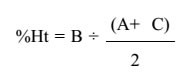Artigos
Tratamento cirúrgico das fraturas instáveis da coluna toracolombar
PAULO ROBERTO BRUM, PEDRO JOSÉ LABRONICI, DONATO D'ANGELO, CARLOS ALEXANDRE BOTELHO DO AMARAL
Tratamento cirúrgico das fraturas instáveis da coluna toracolombar*
PAULO ROBERTO BRUM, PEDRO JOSÉ LABRONICI, DONATO D'ANGELO, CARLOS ALEXANDRE BOTELHO DO AMARAL
Rev Bras Ortop - Vol. 30, N° 3 - Março, 1995
|
Resumo O propósito deste trabalho é relatar o resultado encontrado em 12 pacientes com fraturas instáveis da coluna toracolombar tratados com as técnicas de Harrington-Luque e Hartshill num período de quatro anos. Os autores concluem que a estabilidade alcançada pela instrumentação previne futuros danos neurais durante o período em que a fusão vertebral está ocorrendo e que o fator primordial de reduzir e fixar estas fraturas é promover a estabilidade; por isso, não indicam a laminectomia isolada. |
|
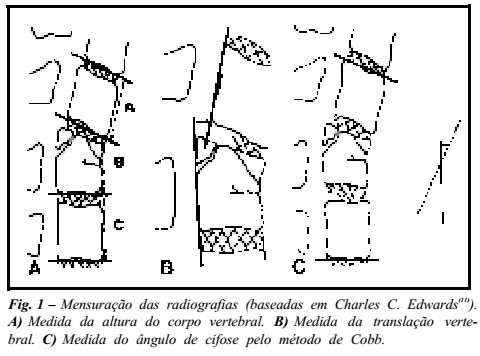
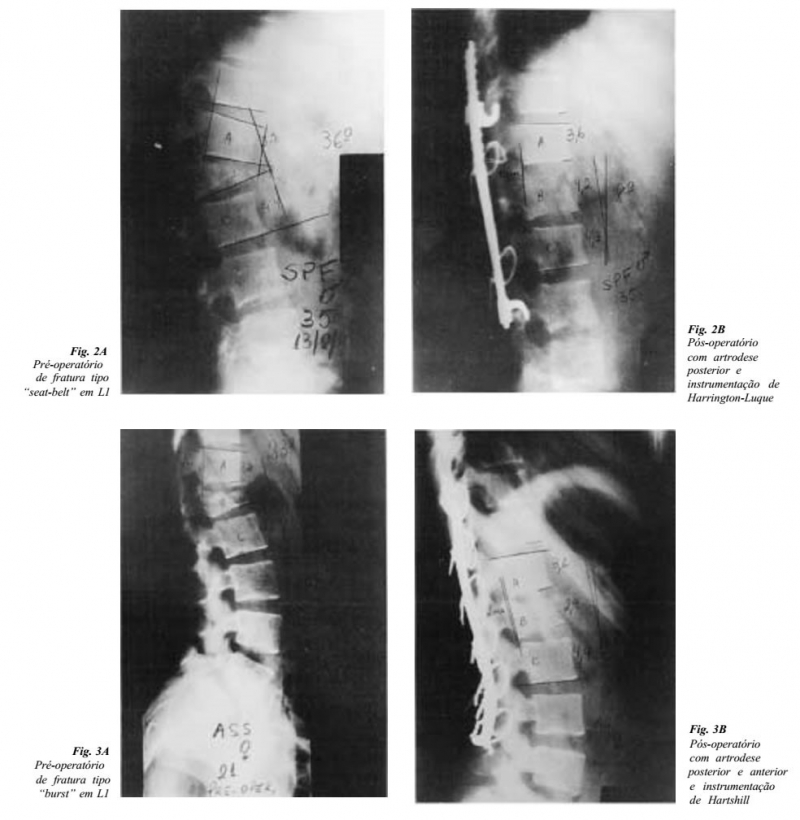
INTRODUÇÃO O tratamento das fraturas instáveis da coluna toracolombar ainda é controverso. A discussão mantém-se em torno de qual o melhor tratamento a ser realizado. Basicamente, duas condutas são preconizadas: conservadora (3,13,15-17) e cirúrgica (5,7,12,14,18,21,22,24,25,29-31,34) ,sem que a superioridade de uma delas tenha sido estabelecida. Em estudo retrospectivo, Lewis & McKibbin compararam dois grupos de pacientes com fraturas toracolombares instáveis tratadas por esses dois métodos e concluíram que, apesar da recuperação neurológica, o resultado final foi essencialmente similar. Por outro lado, muitos métodos de fixação interna têm sido empregados para que se obtenha melhor redução estável para as fraturas instáveis da coluna toracolombar. CASUÍSTICA E MÉTODO De 1990 até 1994, foram tratados 67 pacientes com traumatismos da coluna toracolombar. Os pacientes com fratura da coluna toracolombar não tratados com instrumentação de Barrington-Luque (19,27) ou de Hartshill (10) e artrodese posterior, bem como os com fraturas estáveis, foram excluídos. Passaram, então, a fazer parte do trabalho 12 pacientes, sendo nove do sexo masculino e três do feminino, com idade variando de 16 a 65 anos (média de 31,3). Dos casos apresentados, sete foram por queda de altura, dois por acidente de motocicleta, um por acidente automobilístico, um por atropelamento e um por traumatismo direto sobre a coluna vertebral. As fraturas foram agrupadas segundo a classificação de Denis (6) . Os traumas incluíram cinco fraturas tipo "explosão"(burst), três fraturas-luxações e quatro fraturas tipo "cinto de segurança" (seat-belt). As radiografias foram avaliadas medindo-se o ângulo da cifose pelo método de Cobb, a altura do corpo vertebral e a translação (fig. 1). As radiografias foram medidas no pré e pós-operatório nas posições ântero-posterior e perfil (11) . A altura da vértebra fraturada é descrita como uma percentagem do corpo vertebral normal. Foi calculada medindo-se a altura em centímetros da porção anterior do corpo mais o espaço discal, nos segmentos lesados e nos normais imediatamente acima e abaixo da lesão, de acordo com a fórmula:
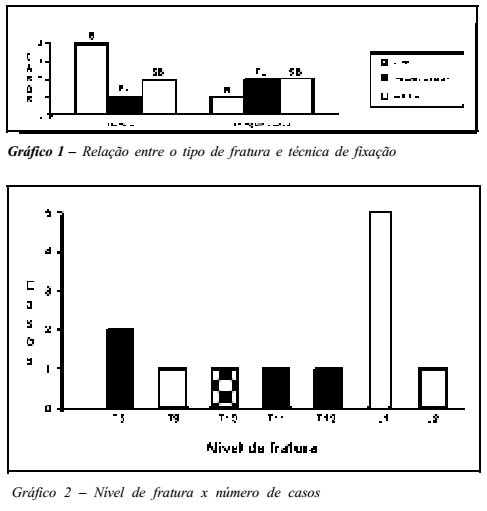
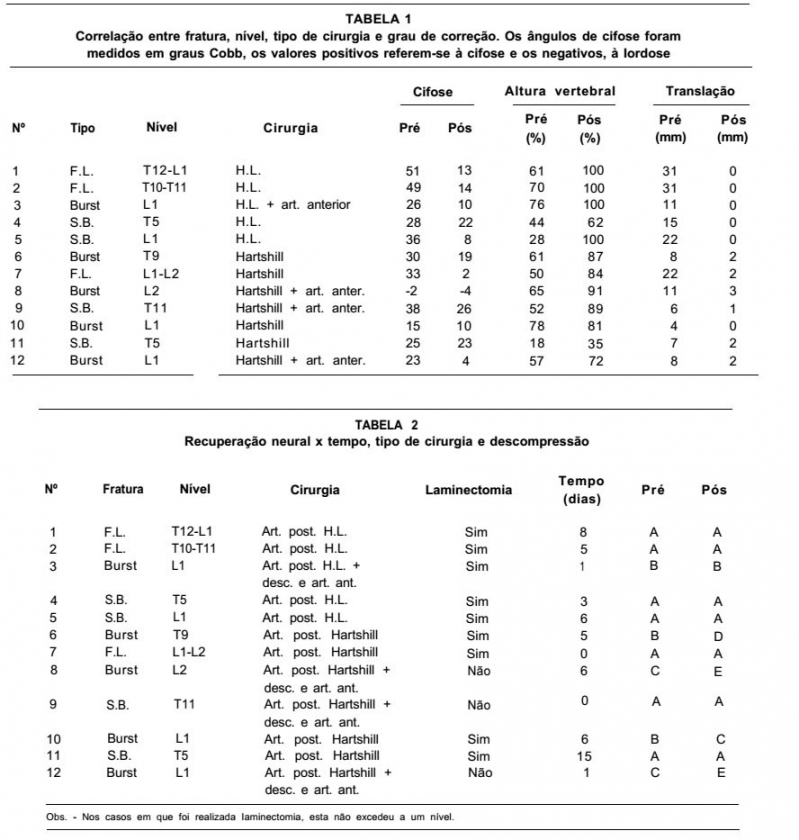
A translação máxima é o deslocamento horizontal vertebral e foi medida por uma distância perpendicular entre as vértebras lesadas. Foi traçada uma linha passando pela borda posterior do corpo vertebral da vértebra fraturada e medindo-se a distância em milímetros até uma linha semelhante, colocada na borda posterior da vertebra logo acima. A angulação máxima foi determinada por medidas em graus Cobb em radiografias em ântero-posterior e perfi1. O enxerto ósseo utilizado na área de artrodese foi de ilíaco na região posterior e de perônio, ilíaco ou costela na região anterior. RESULTADOS Os resultados foram avaliados no exame radiográfico; o follow-up variou de quatro meses a quatro anos. O estudo das radiografias revelou melhora inicial no alinhamento da cifose angular de todos os nossos pacientes. Foram operados sete pacientes pela técnica de Hartshill: um por fratura-luxação, quatro por fratura tipo "explosão" (burst) e dois por tipo "cinto de segurança"; pela técnica de Harrington-Luque, foram operados cinco pacientes: dois por fratura-luxação, um por fratura "explosão" e dois por "cinto de segurança" (gráfico 1). Dos 12 pacientes operados, o prazo médio entre a internação e a cirurgia foi de quatro dias, variando de 0 a 15 dias. O nível da fratura ou fratura-luxação variou de T5 a L2, conforme o gráfico 2, e o nível de artrodese em média de três espaços acima e dois espaços abaixo da lesão. A aparência do dorso do paciente foi cosmeticamente aceitável em todos os 12 pacientes. Nenhum teve deformidade clinicamente detectável ou excesso de cifose.
O resultado final mostrou bom alinhamento ou redução em todos os casos; a melhora variou de dois a 38 graus Cobb, média de 17,1. O resultado final da melhora da altura do corpo vertebral variou de 3% a 72%, com média de 28,4%. A translação dos nossos 12 casos variou de 4 a 31 mm no préoperatório, com média de 14,6mm, e no pós-operatório, de 0 a 3mm, com média de 1mm ,sendo que nossos melhores resultados foram com Harrington-Luque (tabela 1 ). Função neural A gravidade da lesão neuro1ógica foi classificada segundo o índice funcional de Frankel, modificado pela ASIA (1) : A) déficit completo (motor e sensitivo) abaixo do nível da lesão; B) há alguma sensibilidade presente abaixo do nível da lesão; C) há motricidade voluntária, abaixo do nível da lesão; grau 2 ou menos, de força, na maioria dos grupos musculares; D) há motricidadc presente, abaixo do nível da lesão; grau 3 ou mais, de força, na maioria dos grupos musculares; E) sem lesão neurológica. Considerando-se o índice de força muscular, dá-se notas de 0 a 5 (26) : 0 - sem movimento muscular; 1 - há contração, fasciculação, porém improdutiva; 2 - há movimentos, abolindo-se a gravidade: 3 - há movimentos antigravitacionais, porém não contra resistência; 4 - há movimentos contra resistência, porém com força diminuída; 5 - movimento normal. Cada paciente foi avaliado no pré e pós-operatório baseado no exame neurológico, quando da admissão ao hospital e no follow-up. A função neural de sete pacientes com lesão completa (Frankel A) permaneceu inalterada após o tratamento e não tivemos nenhum paciente com função neural intacta (Frankel E). Nos cinco pacientes com lesão medular incompleta ou lesão de cauda eqüina (Frankel B a D), tivemos: um caso que melhorou de B para D; um que melhorou de B para C; um tipo B manteve-se inalterado: e dois passaram de C para E. Os casos foram analisados para determinar se houve qualquer correlação entre o grau de recuperação neural e o tempo, tipo e extensão de descompressão (12) (tabela 2).
O tempo da descompressão parece não ter tido influência no prognóstico, pois não houve diferença no grau da recuperação neural nos pacientes com lesão incompleta ou da cauda eqüina, tratados de imediato, precocemente ou por descompressão tardia. A lesão completa permaneceu inalterada, independente do tempo da descompressão. Consideramos descompressão imediata aquela realizada no dia do trauma; precoce, a realizada entre o 1º e 14º dias e tardia, a que ocorreu a partir do 15º dia. Desse modo, os casos foram assim agrupados: descompressão imediata: dois casos Frankel A, não havendo recuperação neurológica; descompressão precoce: nove casos, sendo quatro Frankel A que não melhoraram, um tipo B que não teve modificação neurológica e quatro casos com melhora: um B que passou a C, um B para D e dois C que evoluíram para E; descompressão tardia: um caso Frankel A que se manteve inalterado. Os tipos de descompressão, anterior e posterior com instrumentação e artrodese, não pareceram alterar nossos resultados. Todos os casos sofreram acesso posterior, com instrumentação de Hartshill ou Harrington-Luque, com artrodese, sendo que quatro casos sofreram também descompressão com artrodese por via anterior (figs. 2 e 3). Nos oito casos em que foi realizado somente o acesso posterior, seis mantiveram-se inalterados, A para A, um melhorou de B para C e um de B para D. Nos outros quatro casos que sofreram artrodese anterior, dois deles mantiveram-se inalterados (um A para A e um B para B) e dois melhoraram de C para E. A extensão da descompressão posterior não excedeu de um nível de laminectomia, que foi realizada em 9 dos 12 casos. Em três deles, não foi necessária a laminectomia. Enfatizamos que em nenhum dos casos foi realizada desconpressão pura e simples, sem o auxílio de instrumental. Nenhum de nossos pacientes usou qualquer tipo de imobilização pós-operatória, o que facilitou sobremaneira os cuidados de enfermagem e reabilitação fisioterápica, encurtando o tempo de internação hospitalar. DISCUSSÃO A fratura da coluna toracolombar tem sido amplamente discutida. O tratamento tanto o com redução cirúrgica quanto o conservador ainda gera polêmica (8,9,11,12,14,34) . Alguns trabalhos mostraram sua experiência com instrumentação e fusão das fraturas instáveis para melhorar a função neural (29) . Outros trabalhos (19,20) recomendam instrumentação com fusão como maneira de melhorar a estabilidade e permitir a cura das fraturas em pacientes com déficit neural, sendo também indicado para encurtar o período de reabilitação após o tratamento. Outros trabalhos (2,23,28) também sugerem que a instrumentação pode reduzir a morbidade e encurtar a hospitalização. Apesar do nosso follow-up ser curto, todos os pacientes de nossa série tiveram coluna estável. Guttmann (17) e Roberts & Curtiss (31) relataram alta incidência de falhas na fixação e recorrência da deformidade, quando foram usadas placas na coluna. Guttmann (17) também notou que certo grau de colapso na coluna anterior é inevitável e que a fixação dessa maneira é ineficaz. Entretanto, em nossa série, usando Harrington-Luque e Hartshill no segmento torácico, não houve necessidade de artrodese por via anterior, já que a estabilidade posterior seria suficiente graças à estabilidade proporcionada pelo gradil costal, não ocorrendo perda da redução. No entanto, no seguimento toracolombar e lombar, achamos de fundamental importância a associação da artrodese combinada (posterior e anterior) para evitar a consolidação viciosa, deformidade angular e pseudartrose, já que estas fraturas, por serem consideradas de alta energia, necessitam deste tipo de estabilização. Nicoll (28) sugeriu que a fusão anterior espontânea, na posição da deformidade, dá melhor resultado funcional que a fusão cirúrgica. No entanto, concordamos com Roberts & Curtiss (31) Kaufer & Hayes (24) , em que há necessidade da redução e fixação cirúrgica anterior para evitar a progressão da deformidade, já que a fusão espontânea ocorreu somente em 8 a 14% de seus casos. Com relação à função neurológica, nosso trabalho não variou em relação a literatura. Todos os pacientes com lesão completa permaneceram inalterados. Os casos de lesão incompleta, tanto medular quanto de cauda eqüina, avançaram na classificação de Frankel (com exceção de um caso, que evoluiu para óbito por embolia pulmonar 48 horas após a cirurgia); por isso, concordamos plenamente com Flesch & col. (12) em reduzir anatomicamente, descomprimir e estabilizar estas lesões. O índice de melhora de nossos pacientes com lesão incompleta foi maior em nossa série do que em outras de pacientes tratados com laminectomia isolada (24) , placa (22,25) e redução incruenta (4,13,32,33) . O fator primordial de reduzir e fixar estas fraturas é promover a estabilidade. A estabilidade alcançada pela instrumentação de Harrington-Luque e Hartshill previne futuros danos neurais durante o período em que a fusão vertebral está ocorrendo. Concordamos ainda com Flesch & col. (12) , que acreditam que a redução da fratura e a restauração anatômica permitem a recuperação máxima dos tecidos neurais e que o fator principal, responsável por uma redução incompleta em muitos casos, depois da fusão e instrumentação, é o retarde entre o trauma e a estabilização cirúrgica. REFERÊNCIAS
1. ASIA: American Spinal Injury Association: Version 4q GHC 1993. 2. Bedbrook, G.M.: Use and disuse of surgery in lumbo-dorsal fractures. J Western Pacific Orthop Assn 6: 5-26, 1969. 3. Bedbrook, G.M.: Treatment of thoracolombar dislocation and fracture with paraplegia. Clin Orthop 112: 27-43, 1975. 4. Böhler, L.: The treatment of fractures, 5th ed., New York, Grune and Stratton, 1956. p. 323-340. 5. Defino, H.L. A., Fuentes, A. E. R., Zatiti, S.C.A. & Engel, E.E. Avaliação da perda da correção no tratamento cirúrgico das fraturas da coluna torácica e lombar. Rev Bras Ortop 28: 553-558. 1993. 6. Denis, F.: The three column spine and its significance in the classification of acute thoraco-lumbar spine injuries. Spine 8: 817, 1982. 7. Dick, I.L.: The treatment of traumatic paraplegia in fracture of the lumbo-dorsal spine. Edinburgh Med J 60: 249-264, 1953. 8. Dickson, J.H., Harrington, P.R. & Erwin, W.D.: Harrington instrumentation in the fractured, unstable thoracie and lumbar spine. Tex Med 69: 91-98, 1973. 9. Dickson, J.H., Harrington, P.R. & Erwin, W.D.: Results of reduction and stabilization of severely fractured thoracic and lumbar spine. J Bone Joint Surg [Am] 60: 799-805, 1978. 10. Dove, J.: Internal fixation of the lumbar spine: the Hartshill rectangle, Clin Orthop 203: 135-140, 1986. 11. Edwards, C.C. & Levine, A.M.: Early rod-sleeve stabilization of the injured thoracic and lumbar spine. Orthop Clin North Am17: 121-145, 1986. 12. Flesch, J.R., Leider, L.L.. Erickson. D.L., Chou, S.N. & Bradford, D.S.: Harrington instrumentation and spine fusion for unstable fractures and fracture-dislocations of the thoracic and lumbar spine. J Bone Joint Surg [Am] 59: 143-153, 1977. 13. Frankel, H.L., Hancock, D.O., Hyslop, G., Melzak, J., Michaelis, L.S., Ungar, G. H., Vernon, J.D.S. & Walsh, J. J.:The value of posturaal reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. Part I. Paraplegia 7: 179-192, 1969. 14. Gertzbein. S. D., MacMichael, D. & Tile, M.: Harrington instrumentation as a method of fixation in fractures of the spine: a critical analysis of deficiencies. J Bone Joint Surg [Br] 04: 526-529, 1982. 15. Guttmann, L.: Surgical aspects of the the treatment of traumatic paralegia. J Bone Joint Surg [Br] 31: 399-403, 1949. 16. Guttmann, L.: Initial treatment of traumatic paraplegia. Proc R Soc Med 47: 1103-1109, 1954. 17. Guttmann, L.:Spinal deformitiesintraumatic paraplegies and tetralplegies following surgical procedures. Paraplegia 7: 38-4,1969. 18. Hardy, A. G.: The treatment of paraplegia due to fracture dislocations of the dorso-lumbar spine. Paraplegia 3: 112-119, 1965. 19. Barrington, P. R.: Instrumentation in spine instability other than scoliosis. S Afr J Surg 5: 7-12. 1967. 20. Harrington, P.R. & Dickson. J.tl.: Th development and further prospects of internal fixation of the spine. Isr J Med Sci 9: 773-778, 1973. 21. Holdsworth, F.H.: Fractures, dislocations, and fracture-dislocations of the spine. J Bone Joint Surg [Br] 45: 6-20, 1963. 22. Holdsworth, F.H. & ardy, A.: Early treatment of paraplegia from fractures of thoraco-lumbar spine. J Bone Joint Surg [Br] 35: 540-550, 1953. 23. Katznelson, A.M.: Stabilization of the spine in traumatic paraplegia. Paraplegia 7: 33-37, 1969. 24. Kaufer,H.& Hayes, J.T.: Lumbar fracture-dislocation. A study of twenty -one cases. J Bone Joint Surg [Am] 48: 712-730, 1966. 25. Lewis, J. & Mckibbin, B.:The treatment of unstable fracture-dislocations of the thoraco-lumbar spine accompanied by paraplegia. J Bone Joint SUrg [Br] 56: 603-612, 1974. 26. Lucas, J.T. & Ducker, T.B.: Motor classification of spinal cord injuries with mobility, morbity and recovery indices. Am Surg 45: 151-158,1979. 27. Luque, E.R., Cassis, N. & Ramirez-Vilella, G.: Segmental spinal instrumentation in the treatment of fracture of thoraco-lumbar spine. Spine 7: 312-317, 1982. 28. Nicoll, E. A.: Fractures of the dorso-lumbar spine.J Bone Joint Surg [Br]31: 376-394, 1949. 29. Oliveira, R.P., Barros Filho, T.E.P., Greve, J.M.D.A.,Rodrigues, N.R. & Basile Jr., R.: Fraturas vertebrais do segmento toracolombar: descompressão cirúrgica. Rev Bras Ortop 27: 699-704, 1992. 30. Paul, R. L., Michael, R.H., Dunn, J. E. & Willians, J. P.:Anterior transthoracic surgical decompression of acute spinal cord injuries. J Neurosurg 43:299-307, 1975. 31. Roberts, J.B. & Curtiss Jr., P.H.: Stability of the thoracic and lumbar spine in traumatic paraplegia following fracture or fracture-dislocation. J Bone Joint SUrg [Am] 52: 1115-1130, 1970. 32. Rogers, W. A.: Cord injury during reduction of thoracic and lumbar vertebral-body fracture and dislocation. J Bone Joint Surg 20: 689-695, 1938. 33. Stanger, J.K.: Fracture-dislocation of the thoraco-lumar Spine .With special reference to reduction by open and closed operations. J Bone Joint Surg 29: 107-118, 1947. 34. Yosipovitch, Z., Robin, G.C. & Makin, M.: Open reduction of unstable thoraco-lumbar spinal injuries and fixation with Harrington rods. J Bone Joint Surg [Am] 59: 1003-1015, 1977. |
Voltar